Ведение больных
Подход к больному с острым инфарктом миокарда имеет особенности. Да и может ли быть по другому, ведь мы имеем дело с катастрофой. Всякая катастрофа подразумевает, прежде всего, применение неотложных, отвечающих ей по духу и содержанию, мероприятий. Естественно, важно все, режим в том числе. Но всему свое время [5, 15, 18].
Неотложные мероприятия
Самое первое в неотложных мероприятиях, естественно, реанимация. Если пациент находится в клинической смерти. Следующий вопрос - удовлетворяет ли его состояние критериям (показаниям и противопоказаниям) тромболитической терапии.
Если да, она должна быть начата как можно быстрее [12]. И реанимация, и тромболизис прямо влияют на регуляторные системы и у таких больных всегда следует ожидать трансформации эустресса в дистресс, если он не был изначальным. В реанимационных мероприятиях используются адренэргические стимуляторы, активирующие стресс. Успешный тромболизис ускоряет попадание в системный кровоток продуктов зоны инфаркта. Это естественный механизм активации
регуляторных систем и потому, как правило, наблюдается усиление стресса. Постреперфузионный синдром - это не только свидетельство успешного тромболизиса, но и опасность перехода эустресса, если так начиналось заболевание, в гиперреактивный дистресс с известными последствиями. Вероятные
жизнеопасные аритмии здесь всего только эпизод. Но успешный тромболизис может дополнительно отрегулировать системы управления, если только заболевание начиналось гипореактивным дистрессом. Напротив, он будет иметь катастрофические последствия, если не удалось решить проблему предсуществующего
тромболизису гиперреактивного дистресса [5, 22]. В числе неотложных мероприятий - купирование болевого синдрома. Боль сообщила о катастрофе. Но на этом закончился ее конструктивизм. Далее лишь перенапряжение регуляторных систем, а следовательно, гиперстресс и следующий за ним гипостресс.
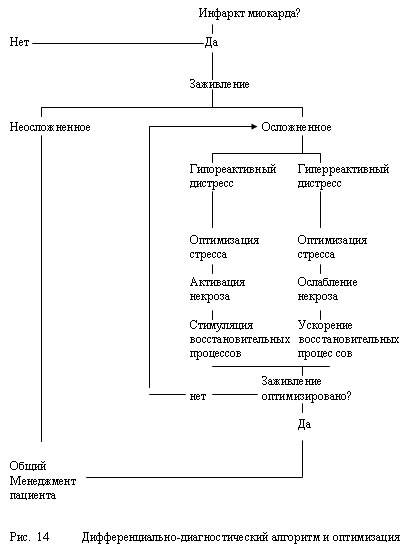
Устраняя боль, мы можем понизить реактивность стресса, перевести гиперреактивный в эуреактивный, эуреактивный в гипореактивный или еще более усугубить гипореактивный дистресс. Вывод, осуществляя неотложные мероприятия, необходимо отслеживать состояние регуляторных систем и в необходимых случаях вмешиваться в них, приводя к условиям эустресса. При гиперреактивном дистрессе на этапе неотложных вмешательств средства выбора -
наркотические и ненаркотические анальгетики, альфа- и бетаадреноблокаторы, нестероидные противовоспалительные средства. При гипореактивном - альфа- и бетаадреностимуляторы, кортикостероиды, стимуляторы лейкопоэза. Дозы и периодичность введения определяются трансформацией дистресса в эустресс, его приближением к эустрессорным параметрам (рис. 14).
Режим
В самом начале заболевания необходимо ограничение физической активности, как необходимого условия организации требуемых для благоприятного исхода заболевания механизмов и процессов. Достаточное время в неосложненном случае -
первые двое суток. Далее физическая активность расширяется. Бояться нечего, запас прочности сердца даже в отношении зоны инфаркта большой и она никогда не падает в этих случаях ниже норм здорового человека.
Если есть прогностические признаки осложнений или осложнения налицо, сроки физической
активации задерживаются. Осложенный острый инфаркт миокарда - падение прочности стенки сердца в зоне инфаркта. Ранняя физическая активация здесь способствует формированию или расширению аневризмы, если не разрыву сердца. Но даже в самых тяжелых случаях достаточное время для замены некротизированной ткани грануляционной не более 12-16 суток и нет оснований задерживать активацию на более отдаленное время. Все нужно делать своевременно.
Что касается питания, на первые несколько суток его следует ограничить по обьему и калорийности, разбить на частые дробные приемы. Важно следить за пищеварением, не допуская задержки стула и метеоризма. Все это отрицательно влияет
на сердце, кровообращение и регуляторные системы.
Режим - одна из самых важных составляющих в менеджменте пациента.
Но нельзя преуменьшать значения психотерапевтических вмешательств, даже простого общения, которого пациенту никогда не хватает. Эти подходы самым серьезным образом способствуют общему успеху [7, 17, 20, 21].
Медикаментозная терапия
Неосложненный вариант течения заболевания вмешательства не требует. Только наблюдение. В осложненеых случаях без медикаментов не обойтись. Самое важное - приведение параметров регуляторных систем и процессов, происходящих в зоне инфаркта,
к неосложненным условиям.
В случае резкого падения энергетического спектра вариабельности сердечного ритма и его парасимпатической составляющей - в малых дозах препараты беладонны. При одновременном падении симпато-парасимпатической составляющей - назначение на длительные сроки в малых дозах блокаторов ангиотензин-превращающего фермента.
Гиперреактивный дистресс, ускоренные некротические процессы - бетаблокаторы, противовоспалительные средства с парэнтеральным и энтеральным путями введения и частотой, обеспечивающими должное понижение первого и замедление вторых.
Гипореактивный дистресс, замедленные некротические процессы - альфа- и бетаадреностимуляторы, бактериальные и лейкоцитарные пирогены, стимуляторы лейкопоэза все с теми же путями введения и частотой.
Перемежающийся дистресс - еще более внимательное и аккуратное отношение с тем, чтобы предупредить волновой возврат некротических процессов.
При всех вариантах дистресса и нарушениях некротических процессов с их оптимизацией добавляются лекарственные средства, способствующие репарации в зоне инфаркта. Это стимуляторы лейкопоэза, стероидные и нестероидные анаболики.
Если задачу оптимизации в той или иной мере удается решить, клинические осложнения либо не развиваются, либо носят гораздо более редуцированный характер. Это касается как вероятного разрыва сердца, острой и хронической аневризмы, так и порождаемых ими острой и хронической сердечной недостаточности, аритмий, др. осложнений.
В случаях серьезной десинхронизации некротических и репаративных процессов, когда на полное восстановление синхронизации рассчитывать не удается и в итоге ожидается если не аневризма, то, по крайней мере, рубец конкретной величины, необходимы дополнительные мероприятия, направленные на уменьшение конечнодиастолического наполнения и посленагрузки на камеры сердца. Выбор здесь - комбинация блокаторов ангиотензинпревращающего фермента с депо-нитратами и нитритами.
Нужно уделять особенное внимание больным с иммунопатологическими реакциями и состояниями, чтобы недопустить развитие послеинфарктного синдрома. Здесь хороши иммуномодуляторы, такие, как тактивин, тималин.
Синусовая тахикардия первые дни, если частота сердечных сокращений не превышает верхние границы нормы более, чем на 10%, к тому же сопровождается падением периферического сопротивления и сердечного выброса - на все сто носит
компенсаторный характер и в нее не следует вмешиваться. Так же мы должны относиться к ней и в случаях формирования аневризмы сердца. Вреда от вмешательства будет больше. Если есть необходимость вмешиваться в тахикардитические реакции, надо это вмешательство осуществлять таким образом, чтобы частота сердечных сокращений, опускаясь вниз, все-таки удерживалась на верхних границах нормы.
Нарушения ритма, если они даже связаны с вовлечением в зону инфаркта элементов проводящей системы, все равно требуют осторожного отношения. Возможно, назначенные на короткое время диуретики уменьшат экссудативную фазу воспаления и, как результат, проводимость улучшится. Внешний пейсмекер на короткое время также будет полезным. Задачу он решит прецизионно, что недоступно
никаким медикаментам.
Экстрасистолии и пароксизмальные тахикардии в острейшем и остром периодах заболевания свидетельство возможных гиперреактивного дистресса и ускоренного некроза Их коррекция понижает риск и частоту аритмий. В этом свете бетаблокаторы есть и антистрессорные, но не просто антиаритмические средства.
Не только синусовая тахикардия, но и другие формы аритмий могут быть не только
патологическими, но компенсаторными. Экстрасистолии при выраженной брадикардии требуют вмешательств, повышающих частоту сердечных сокращений. Это атропин, препараты беладонны. Причина аритмий при формировании острой и хронической аневризмы - высокое давление наполнения левого желудочка. Уменьшение преднагрузки с эффективным понижением диастолического наполнения желудочков - верный путь антиаритмических влияний. Эктопические замещающие ритмы -
проблема синоатриального узла. Поэтому нужно сначала подумать, прежде чем их подавлять. Остро возникшая нормосистолическая мерцательная аритмия при сердечной недостаточности локально понижает преднагрузку на сердце и, возможно, при улучшении гемодинамических условий, уйдет сама по себе.
Следует быть осторожными с прямыми антикоагулянтами. Хирурги знают хорошо,
эти препараты тормозят раневой процесс, а потому и репаративную фазу лежащего в основе острого инфаркта миокарда воспаления. Кто пережил бурное увлечение прямыми антикоагулянтами, помнит - основная причина смерти больных тогда была связана с тромбоэмболическими осложнениями. Оно и понятно, природа всегда мстит за неумелые вмешательства. В конкретном случае - развитием неконтролируемого диссеминированного внутрисосудистого свертывания.
Сейчас нет такого увлечения данными препаратами. И, видим по результатам, слава Богу. Даже после тромболизиса лучше использовать гепарин и перейти далее на малые дозы антиагрегантов, имея ввиду и их противовоспалительное действие.
Есть еще одна опасность применения прямых антикоагулянтов. ОИМ с вовлеченным в процесс эндокардом сопровождается тромбэндокардитом. Формирующийся тромб - дополнительный и эффективный путь поступления в зону
инфаркта факторов обспечения и поддержания воспаления, более эффективной репарации. Организованный тромб - это и "заплата", защита от возможных аневризмы и разрыва сердца. Прямые антикоагулянты нарушают тромбогенез. Тромбы получаются рыхлые, обьемные. Почему бы им не оторваться и не послужить причиной тромбоэмболических осложнений? Есть над чем задуматься, если не обратиться к личному опыту ведения больных. Отсутствующий тромб при
трансмуральном инфаркте не причина ли аневризмы и разрыва сердца?
Проблема коронароактивных препаратов как средств базовой терапии дискуссии не требует. Прошли времена, когда думали, что они улучшают кровообращение околоинфарктной зоны и тем способствуют заживлению зоны инфаркта. Значит, применение их только по строгим показаниям. Нет показаний, не надо и назначать.
Гиподинамичным больным, с атоничной передней брюшной стенкой желательно рекомендовать на некоторое время мягкие слабительные. При метеоризме хороши энтеральные сорбенты.
« Оглавление
|











 Новости
Новости 