Инсулинотерапия: новые возможности
Корпачев В.В., д.м.н., руководитель отдела
Кушнарева Н.Н., младший научный сотрудник
Отдел клинической фармакологии и фармакотерапии эндокринных заболеваний
Институт эндокринологии и обмена веществ им. В.П. Комисаренко АМН Украины
Несмотря на значительные успехи в применении высокоочищенных человеческих генно-инженерных инсулинов, проблема обеспечения оптимального фармакокинетического профиля введенного инсулина, который мог бы соответствовать
физиологическим ритмам секреции гормона в зависимости от приема углеводов, длительное время оставалась неразрешенной [1]. Однако уже в течение 10 лет в клинической практике наряду с инсулинами животного или человеческого происхождения применяют аналоги инсулина: ультракороткого (лизпро, аспарт, глюлизин) и длительного действия (гларгин, детемир).
Инсулин глюлизин (последний из внедренных в клиническую практику) как и другие аналоги производится с использованием рекомбинантной технологии и представляет собой полипептид, состоящий из двух цепей. Он полностью идентичен эндогенному человеческому инсулину, за исключением того, что нормальная последовательность аспарагина в положении В3 замещена лизином,
а лизин в положеннии В29 - глутаминовой кислотой [2,3]. Инсулин глюлизин, как и его ультракороткие аналоги-предшественники, обладает фармакокинетическими преимуществами перед традиционным человеческим инсулином короткого действия: быстрым началом действия (через 5-15 минут после инъекции), достижением пика концентрации (через 1-2 часа) и меньшей продолжительностью действия (3-4 часа).
Клиническая эффективность глюлизина была продемонстрирована в нескольких исследованиях, в которых принимали участие пациенты с сахарным диабетом (СД). В 26-недельном исследовании принимало участие 876 больных СД тип 2, 435 из
которых были рандомизированы к приему инсулина глюлизин за 15 минут до еды, остальные получали обычный короткодействующий человеческий инсулин за 30-35 минут до еды, при этом в обеих группах в качестве базального инсулина использовался NPH- инсулин, назначаемый 2 раза в сутки. НвА1с снизился на 0,46% в группе пациентов, принимавших инсулин глюлизин, и на 0,3% в группе, участники которой получали
инсулинотерапию обычным человеческим инсулином короткого действия (р=0,0029), к тому же уровень гликемии через 2 часа после еды был значительно ниже при использовании аналога инсулина [4]. У короткодействующих аналогов инсулина снижена способность к образованию
димеров и гексамеров, то есть большинство молекул аналогов начинает всасываться из подкожной клетчатки в виде мономеров сразу после инъекции, поэтому в течение короткого времени создаются необходимые для биологического действия концентрации [5]. Именно этим объясняется разница в скорости начала действия аналогов инсулина короткого и ультракороткого действия.
В аналогичном 12-недельном исследовании участвовало 860 больных c СД тип 1, которые были рандомизированы на 3 группы: 286 человек принимали инсулин глюлизин за 15 минут до еды, 296 - непосредственно после еды, остальные
278 получали обычный человеческий инсулин короткого действия за 30-45 минут до еды, в качестве базального инсулина использовался инсулин гларгин. Наилучший результат был достигнут в группе пациентов, получавших глюлизин до еды (снижение НвА1с на 0,26%), по
сравнению с группой, получавшей инсулин глюлизин после еды или терапию человеческим инсулином короткого действия (снижение НвА1с соответственно на 0,11% и 0,13%). Доза болюсного инсулина выросла в среднем на 1,75 МЕ в группе пациентов, принимавших обычный
человеческий инсулин короткого действия за 30-45 минут до еды, но уменьшилась в группах пациентов, получавших инсулин глюлизин как за 15 минут до еды - в среднем на 0,88 МЕ (р=0,0001), так и после еды - в среднем на 0,47 МЕ (р=0,0012) [6,7].
Учитывая тот факт, что "эталонным" аналогом инсулина на сегодняшний день есть лизпро, представляет интерес исследование, в котором изучалась клиническая эффективность и безопасность применения инсулина глюлизин в сравнении с инсулином лизпро у 672 пациентов с СД тип 1 на фоне базальной терапии инсулином гларгин. Результаты исследования продемонстрировали
эквивалентное действие обоих препаратов в отношении динамики уровня НвА1с, однако пациенты, принимавшие инсулин лизпро, были вынуждены увеличить общую суточную дозу инсулина на 1,01 МЕ в среднем в сравнении с пациентами, получавшими инсулин глюлизин за счет дозы препарата базального инсулина (р=0,0123) [8].
На базе отделения клинической фармакологии Института эндокринологии и обмена веществ, Украинского центра эндокринной хирургии, трансплантации эндокринных органов и тканей, Киевского городского центра эндокринологии и обмена веществ проводилось клиническое исследование препарата инсулин глюлизин. В исследовании принимали участие 60 пациентов с СД тип
1 (27 мужчин и 33 женщины), возраст которых в среднем составлял 34,73±1,38 года (от 18 до 60 лет). Продолжительность заболевания в среднем составляла 12,71±1,19 лет (от 1,1 до 37,9 лет). Среди пациентов исследуемой группы у 32 пациентов была тяжелая форма СД, у 28 - средней тяжести. Все пациенты были обеспечены портативными глюкометрами Accu Chek active и необходимым количеством тест-полосок.
В течение 1-й недели пациенты получали терапию коротким и продленным инсулином, далее в течение 5 недель базальный инсулин был заменен адекватной дозой инсулина гларгин. Еженедельно измерялся уровень гликемии натощак, перед каждым приемом еды, через 2 часа после еды, перед сном и в 3 часа ночи (всего 8 измерений). В начале исследования (визит 1),
перед назначением инсулина глюлизин через 6 недель (визит 6), через 12 (визит 10) и 26 недель (визит 12) проводился мониторинг уровня НвА1с, биохимических показателей (креатинина, мочевины, калия, АлТ, АсТ, общего и прямого билирубина). Кроме того, на визите 6 и 12 изучались показатели общего анализа крови и мочи.
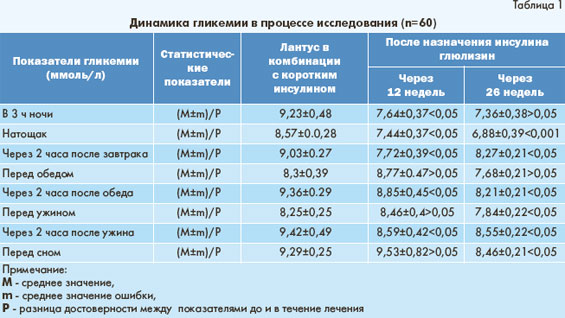
При анализе динамики гликемии можно отметить, что все уровни постпрандиальной гликемии (через 2 часа после завтрака, обеда и ужина) уже через 12 недель лечения достоверно снизились, в то время как изменения гликемии перед последующими приемами еды были недостоверными по сравнению с терапией человеческими короткодействующими инсулинами.
К 26-й неделе лечения отмечалось достоверное снижение гликемии во всех 8 точках измерений, при этом колебание уровня гликемии в течение дня составило в среднем от 6,88 до 8,55 ммоль/л. Таким образом, быстрое начало действия инсулина глюлизин способствует более выраженному снижению уровня постпрандиальной гипергликемии, а также уменьшению амплитуды уровня гликемии в течение дня.
Достижение состояния компенсации/субкомпенсации углеводного обмена стало возможным при назначении дозы инсулина глюлизин 25,13±± 0,44 Ед/сутки, которая существенно не отличалась от дозы раннее применяемого короткого
инсулина 24,18±± 0,65 Ед. Доза инсулина гларгин составляла в среднем 19,28±0,57 Ед на момент назначения инсулина глюлизин и 20,85±0,67 Ед на момент окончания исследования.
Хотелось бы отметить тот факт, что уже через 6 недель после назначения инсулина гларгин
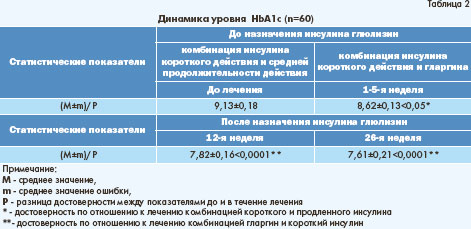
(визит 6) уровень гликозилированного гемоглобина достоверно снизился с 9,13±0,18 до 8,62±0,13%. Общеизвестно, что НвА1с - интегральный показатель, который позволяет оценить состояние компенсации углеводного обмена в течение 3 месяцев. Однако, учитывая, что
обновление популяции эритроцитов происходит непрерывно, то при стойком снижении уровня гликемии достоверное изменение уровня НвА1с возможно и в более ранние сроки. Чем выше значение НвА1с, тем более важным является вклад гликемии натощак в формирование этого показателя, если же уровень НвА1с приближается к состоянию компенсации углеводного обмена - 7%, то приоритетная роль в повышении его
отводится постпрандиальной гликемии. При назначении инсулина глюлизин наблюдалось дальнейшее достоверное снижение НвА1с: через 26 недель лечения комбинацией препаратов инсулин гларгин и инсулин глюлизин уровень НвА1с в исследуемой группе снизился на 15,07% (исходные значения см. таблицу 2) - до 7,61±0,21 %, при этом 20 пациентов (33,3%) достигли значения НвА1с 7%.
Гипогликемии, как критерий переносимости исследуемого препарата, в течение всего периода исследования инсулина глюлизин зафиксированы у 50 пациентов, подтверждены лабораторно и сопровождались субъективными и объективными проявлениями (возникновением внезапного чувства голода, тремора, онемением кончика языка, потливостью, слабостью).
Возникновению указанных гипогликемий способствовала задержка в приеме пищи или же недостаточное ее количество. В среднем в течение первых 6 недель терапии обычным коротким инсулином в комбинации с инсулином гларгин зарегестрировано 2,16 эпизодов/месяц на 1 пациента.
В течение последующих 20 недель лечения комбинацией инсулинов глюлизин и гларгин количество гипогликемий уменшилось до 1,23 эпизодов/месяц на 1 пациента. Важен также тот факт, что до назначения лечения инсулином глюлизин в исследуемой группе у 25 пациентов наблюдалось 18,1% ночных гипогликемий преимущественно в промежутке между 00.21 и 3.30 часами. При лечении комбинацией инсулинов гларгин и глюлизин
количество ночных гипогликемий снизилось до 8,78 % от общего числа. Этот факт объясняется меньшей продолжительностью действия инсулина глюлизин по сравнению с обычными короткодействующими инсулинами, что предотвращает критическое снижение уровня гликемии.
Таким образом, совокупность изложенных данных позволяет утверждать, что благодаря более быстрому началу и меньшей продолжительности действия аналог человеческого инсулина - инсулин глюлизин улучшает
контроль постпрандиальной гликемии и снижает риск возникновения гипогликемий в сравнении с простым человеческим инсулином. Применение глюлизина в комбинации с базальным инсулином 24-часового действия (гларгином) в индивидуальных схемах позволяет достичь оптимального контроля гликемии при минимальном количестве гипогликемий, таким образом снижая риск возникновения и прогрессирования сосудистых
осложнений [9]. Инсулин глюлизин можно вводить непосредственно перед приемом еды, а также во время и после еды, что представляет для пациентов дополнительные преимущества. В целом, при сравнении с современными простыми человеческими инсулинами, препарат инсулин
глюлизин имеет более физиологический профиль действия, а при комбинации с инсулином гларгин в качестве базального инсулина максимально повторяет физиологический ритм секреции инсулина и рассматривается как шаг к наиболее оптимальной инсулинотерапии.
Авторы выражают благодарность исследователям, принимавшим участие в данном проекте: проф. Боднару П.Н., Михальчишин Г.П., Пешко А.А. (Киевский городской центр эндокринологии и обмена веществ), проф. Ларину А.С., Савран Е.В., Кидаловой Г.А. и Бертаевой Л.В. (Украинский центр эндокринной хирургии, трансплантации эндокринных органов и тканей).
Medicus Amicus #1, 2006
|


















 Новости
Новости 