Инструментальная диагностика: (амбулаторное мониторирование ЭКГ, пароксизмальная фибрилляция предсердий)
Мартимьянова Л.А., к.м.н., доцент
кафедры внутренних болезней Харьковского национального университета им. В.Н. Каразина
Женщина 57 лет обратилась с жалобами на внезапное периодическое учащение сердцебиения (чаще в вечернее и ночное время), сопровождающееся чувством нехватки воздуха, умеренным головокружением.
Из анамнеза заболевания: более 10 лет отмечает повышение артериального давления (АД) - в максимуме 200/110 мм рт.ст. Около 2 лет периодически беспокоит одышка при умеренной физической нагрузке, отеки на нижних конечностях (преимущественно в области голеностопных суставов). Ранее не лечилась, около года эпизодически принимает ЭнапН.
При исследовании сердца: На ЭКГ фибрилляция предсердий, гипертрофия миокарда левого желудочка, частота сердечных сокращений (ЧСС) - 136 уд/мин. Эхокардиографически умеренная гипертрофия миокарда левого желудочка, предсердие - 4,1 см; ФИ - 63%. Патологии со стороны других органов и систем не выявлено.
При исследовании щитовидной железы: уровни ТТГ - 1,73 мМЕ/л, Т3 - 2,6 нмоль/л, Т4 - 97 нмоль/л (в пределах нормы); УЗИ - норма.
Пациентке проведено амбулаторное мониторирование ЭКГ - в соответствии с рекомендациями
Американского колледжа кардиологов и Американской ассоциации кардиологов (ACC/AHA) по амбулаторной электрокардиографии, первая группа (касается оценки симптомов, возможно связанных с нарушениями ритма сердца), класс I (неясной природы обмороки, предобморочные состояния, головокружения, повторяющиеся сердцебиения) показаний.
Отчет амбулаторного
мониторирования ЭКГ
ФИО: Х-ва Т., жен., 57 лет
Диагноз: Артериальная гипертензия II стадии, III степени тяжести. Впервые зарегистрирована пароксизмальная фибрилляция предсердий, тахисистолическая форма. СН IIА стадии, II ФК с сохраненной систолической функцией левого желудочка.
Цель исследования: определение природы и клинического значения нарушений сердечного ритма.
Регистратор АЭКГ: "CardioSens"
(г. Харьков).
Отведения: СМ-5, СS-1, СS-3
Продолжительность наблюдения: 23 часа 2 мин.
Общая длительность артефактов: 1 час 30 мин. (6,5%).
Выводы о возможности анализа результатов исследования: общая продолжительность артефактов ниже критической, анализ возможен.
Заключение
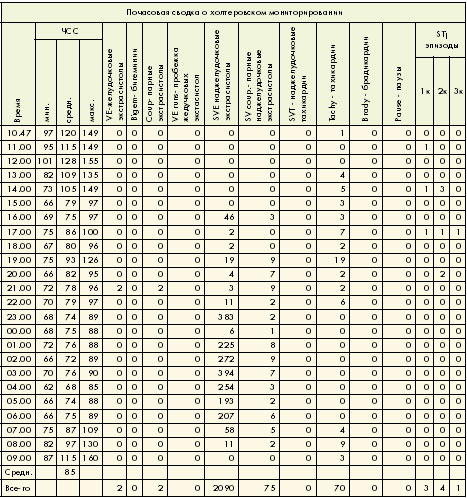
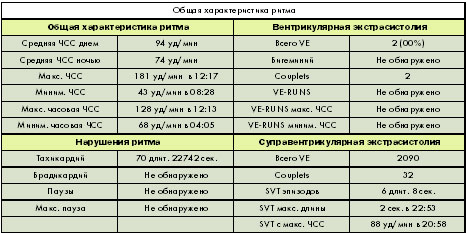
1. ЧСС
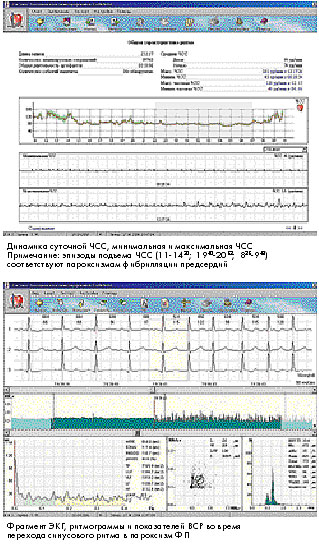
Повышенная средняя дневная (94 уд/мин) и ночная (74 уд/мин) ЧСС с сохраненной циркадианной периодичностью (ЦИ - 1,27). В покое и при умеренных нагрузках зарегистрировано 70 эпизодов тахикардии общей продолжительностью
22742 сек. (21 эпизод при синусовом ритме и 49 - при ФП). В период тахикардий средняя часовая ЧСС при синусовом ритме 68-87 уд/мин., при ФП - 105-128 уд/мин; максимальная ЧСС, соответственно, 85-100 и 97-181 уд/мин, что превышает возрастную норму максимальной ЧСС (163 уд/мин) на 11%. Все эпизоды тахикардий возникали при минимальной или умерен-ной физической нагрузке. Периодов брадикардий и пауз не обнаружено.
Показатели физиологической нормы верхней границы ЧСС (уд/мин):
- Новорожденные - 220
- Дети до 11 лет - 200
- Подростки до 16 лет - 190
- Лица старше 18 лет: 220 - число лет
2. Ритм
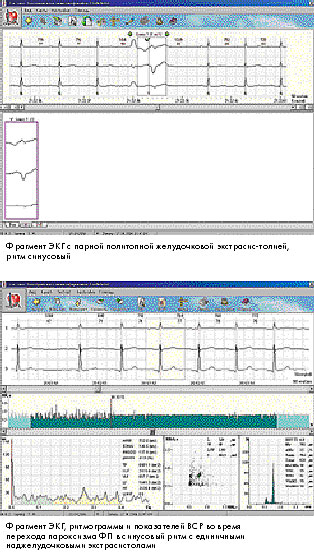
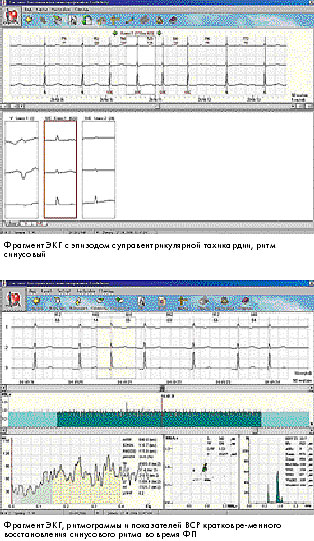
За время регистрации на фоне синусового ритма зафиксировано 5 эпизодов ФП общей продолжительностью 6 часов 8 мин. (длительностью от 2 мин. до 4 час. 30 мин.) с самостоятельным восстановлением синусового ритма.
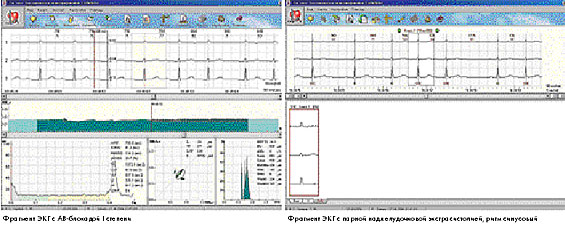
На фоне синусового ритма зарегистрировано 2 парные политопные желудочковые экстрасистолы и 2090 наджелудочковых экстрасистол: от единичных и парных до коротких эпизодов наджелудочковой тахикардии и различных видов аллоритмии (продолжительностью от нескольких секунд до часа).
В ночное время на фоне синусового ритма зарегистрирована АВ-блокада I степени продолжительностью 1 час 46 мин.
3. ВСР
Участки ЭКГ с синусовым ритмом характеризуются низкой общей мощностью спектра (ТР) и повы-шенным соотношением LF/HF (479 мс2 и 4,9 соответственно), что свидетельствует о тяжелых наруше-ниях в системе регуляции. Периоды ЭКГ с
фибрилляцией предсердий имели показатели ВСР, характерные для данной аритмии, характеризующиеся повышением ТР на два порядка (19510 мс2) выше синусового ритма и величиной соотношения LF/HF ниже 1.
4. Сегмент S-T
Значимые эпизоды ишемии миокарда не выявлены.
Выводы
Высокие среднедневная и средненочная ЧСС с сохраненной циркадианной вариабельностью. Сложное нарушение ритма: неоднократные пароксизмы ФП тахиситолической формы с самостоятельным восстановлением синусового ритма.
Превышающее возрастную норму количество наджелудочковых экстрасистол и соответствующее возрастной норме количество желудочковых нарушений ритма и АВ-проводимости. Тахикардитические частотоадаптивные реакции на минимальный и умеренный стресс. Низкая мощность спектра ВСР с умеренно повышенным LF/HF как проявление симпатикотонии.
Рекомендации по лечению пароксизмальной фибрилляции предсердий
В соответствии с рекомендациями Рабочей группы по нарушению сердечного ритма Украинского общества кардиологов (2002 г.) терапия фибрилляции предсердий (ФП) определяется ее формой: пароксизмальная - самостоятельное восстановление синусового ритма (СР) в течение 48 часов; персистирующая - восстановление СР требует медицинских вмешательств; постоянная - восстановление ритма неэффективно или нецелесообразно.
В случае пароксизмальной ФП и частыми симптомными пароксизмами наиболее оптимальным вариантом терапии является поддержание СР с максимально возможным снижением частоты и длительности пароксизмов, а также их лучшей переносимостью. К его преимуществам относятся адекватный/физиологический контроль ЧСС, улучшение гемодинамики, поддержание нормальной электрофизиологии сердца, предотвращение аритмогенной кардиомиопатии, ослабление симптомов сердечной недостаточности (СН) и улучшение качества жизни пациентов.
Даются рекомендации по здоровому образу жизни. Ограничивается или полностью исключается прием кофеинсодержащих напитков и алкоголя. Даются рекомендации по ограничению животных жиров, рафинированных углеводов, поваренной соли. Рекомендуются продукты, обогащенные калием.
Обеспечивается полноценное лечение артериальной гипертензии (АГ) с эффективным контролем АД подбором эффективной комбинации препаратов из бета-адреноблокаторов, ингибиторов ангиотензинпревращающего фермента (АПФ) и диуретиков.
При сохранении пароксизмов ФП, учитывая невысокий функциональный класс СН, в соответствии с рекомендациями Рабочей группы по нарушению сердечного ритма Украинского общества кардиологов терапия может быть дополнена амиодароном, пропафеноном, соталолом, дизопирамидом, этацизином или хинидином, но препаратами выбора являются амиодарон и/или соталол.
Для профилактики тромбоэмбомболий следует использовать ацетилсалициловую кислоту (при отсутствии противопоказаний, 325 мг/сут) и/или блокаторы гликопротеиновых IIb-IIIa рецепторов.
Учитывая возраст пациентки, следует определить липидный спектр крови для решения вопроса об использовании статинов.
Medicus Amicus #3, 2006
| 













 Новости
Новости 