Может ли улыбка улучшить настроение?
Улыбка на лице не всегда влияет на наши эмоции...
| 11 имплантируемых устройств, которые скоро будут у вас в теле.
Все вокруг обсуждают, как изменится мир с повсеместным использованием носимых электронных устройств - коммуникационных, медицинских, геопозиционных и т.п. Но мы полагаем, что эти т..
| Адъювантная химиотерапия при ранних стадиях рака молочной железы у пожилых больных: стандартные схемы эффективнее капецитабина.
 Пожилой возраст является фактором риска при раке молочной железы (РМЖ). Большая часть смертей от РМЖ происходит именно у пожилых. Не всегда у них удается провести лечение сог.. Пожилой возраст является фактором риска при раке молочной железы (РМЖ). Большая часть смертей от РМЖ происходит именно у пожилых. Не всегда у них удается провести лечение сог..
| Нормальное содержание фолиевой кислоты в организме женщины детородного возраста снижает риск развития пороков нервной трубки у детей.
 включала всех живорожденных детей, а также случаи мертворождения и прерывания беременности вследствие врожденных пороков в 7 канадских провинциях за период 1993 по 2002 гг. Основн.. включала всех живорожденных детей, а также случаи мертворождения и прерывания беременности вследствие врожденных пороков в 7 канадских провинциях за период 1993 по 2002 гг. Основн..
| Сравнительная эффективность антитромботических режимов при хронической сердечной недостаточности. Данные исследования WATCH
 Роль антитромботической терапии при хронической сердечной недостаточности (ХСН) у пациентов с синусовым ритмом обсуждается много лет. В частности, оживленные дискуссии вызывает воп.. Роль антитромботической терапии при хронической сердечной недостаточности (ХСН) у пациентов с синусовым ритмом обсуждается много лет. В частности, оживленные дискуссии вызывает воп..
| О безопасном применении жаропонижающих средств у детей
 Жаропонижающие лекарственные средства - препараты, наиболее часто используемые для лечения детей как педиатрами, так и родителями. Этому способствуют бытующие представления об опас.. Жаропонижающие лекарственные средства - препараты, наиболее часто используемые для лечения детей как педиатрами, так и родителями. Этому способствуют бытующие представления об опас..
| Гранулоцитарно-макрофагальный колониестимулирующий фактор не снижает частоту сепсиса и не улучшает выживание глубоко недоношенных младенцев
 Неонатальный сепсис (НС) остается ведущей причиной смерти у недоношенных новорождённых. Стратегии для уменьшения частоты НС по-прежнему не достаточно эффективны, и связанная с НС с.. Неонатальный сепсис (НС) остается ведущей причиной смерти у недоношенных новорождённых. Стратегии для уменьшения частоты НС по-прежнему не достаточно эффективны, и связанная с НС с..
|
| Невыдуманные истории
экстракция зуба под местной анестезией жалобы на слабость жалобы на рвоту боли в животе с иррадиацией в поясницу красный цвет мочи мочекаменная болезнь энцефаломиелополирадикулонейропатия сепсис тахикардия стойкий парез кишечника анализ мочи копропорфирины зрительные галлюцинации острая перемежающаяся порфирия бульбарная симптоматика двусторонняя мелкоочаговая пневмония порфирии нарушение синтеза гема АЛК-синтетаза злоупотребление алкоголем барбитураты потемнение мочи
Невыдуманные истории
(клинический случай предоставлен Глотовым М.А.,
ассистентом кафедры анестезиологии и реанимации
Крымского государственного медицинского университета им. С.И. Георгиевского)
Женщине 26 лет в первых числах июня 2001 года была проведена экстракция зуба под местной анестезией. Через некоторое время (7 июня) у неё появились жалобы на общую слабость,
тошноту, неоднократную рвоту, в связи с чем была госпитализирована в инфекционное отделение районной больницы. В инфекционном
отделении присоединились боли в животе с иррадиацией в поясницу. Хирург, обратив внимание на красный цвет мочи, заподозрил мочекаменную болезнь, по поводу которой больная в дальнейшем безрезультатно получала терапию,
пока не появилась резкая слабость в нижних конечностях. Состояние продолжало прогрессивно ухудшаться, в течение нескольких суток у больной развился вялый тетрапарез. В связи с нарастанием неврологической симптоматики была переведена в
республиканскую клиническую больницу с диагнозом энцефаломиелополирадикулонейропатия токсического генеза, подозрение на сепсис.
В республиканской клинической больнице внимание было обращено
также на нестабильную гемодинамику с упорной тахикардией и склонностью к гипертензии, а также стойкий парез кишечника. Только на 20-й день от дебюта клинических проявлений был произведен анализ мочи на копропорфирины, где обнаружено их
двадцатикратное увеличение по сравнению с нормой. Вечером этого же дня у больной появились зрительные галлюцинации, неадекватность, а на следующий день с диагнозом "острая перемежающаяся порфирия" она была переведена в отделение интенсивной терапии в связи с появлением бульбарной симптоматики и нарастанием дыхательной недостаточности.
После начала патогенетической терапии в отделении субъективно состояние больной несколько улучшилось. Однако в последующем отмечалась отрицательная динамика: нарастали гипотония
(АД=90-80/60 мм рт.ст.), тахикардия (до 120 в 1 минуту) и тахипноэ (ЧД=30 за 1 минуту). 10 июля у больной произошла внезапная остановка дыхания и сердечной деятельности. Реанимационные мероприятия не привели к успеху и наступила
биологическая смерть.
Патологоанатомический диагноз: острая перемежающаяся порфирия, энцефалопатия с периферической дистальной нейропатией. Осложнение: двусторонняя мелкоочаговая пневмония.
Острая перемежающаяся порфирия
(данные литературы)
Порфирии - группа наследственных заболеваний, в основе которых лежит нарушение
синтеза гема и накопление в организме его предшественников - порфиринов. Известно несколько разновидностей порфирий, значительно различающихся между собой по частоте встречаемости, клиническим проявлениям и прогнозу для здоровья и жизни пациента.
Общим для всех них является наличие наследственного дефекта какого-либо из ферментов, участвующих в биосинтезе гема, а различным - уровень "поломки", определяющий их конкретную форму.
Наиболее опасно и тяжело протекает острая перемежающаяся порфирия (ОПП). В связи с редкостью и относительно неспецифической клинической картиной ее зачастую очень трудно диагностировать. Между тем продолжительность жизни больных ОПП напрямую зависит от своевременного начала терапии.
Синтез гема представляет собой ряд последовательных биохимических реакций, каждая из которых катализируется отдельным ферментом. Скорость биосинтеза гема определяет фермент синтетаза аминолевулиновой кислоты (АЛК-синтетаза). При изменении активности АЛК-синтетазы изменяется и скорость протекания реакций на всех этапах образования
гема. АЛК-синтетаза ингибируется гемом по механизму отрицательной обратной связи. При порфириях имеет место недостаточность одного (а иногда и двух) ферментов биосинтеза гема. Для ОПП таковым является порфобилиногендезаминаза
(ПБГ-дезаминаза) - энзим, который вступает в действие после АЛК-синтетазы. Такой ферментативный блок резко ограничивает способности организма к образованию гема, что особенно ярко проявляется, когда потребность организма в нём значительно возрастает под действием внешних или внутренних триггерных факторов. К таким факторам можно отнести злоупотребление
алкоголем, инфекционные заболевания, нарушения диеты, беременность, но наиболее часто (около 70% случаев) - прием лекарственных препаратов с порфириногенными свойствами. Таких препаратов насчитывается около 200, причем большая часть из них - "рутинные" средства, получившие широкое распространение в лечении многих заболеваний (табл.1).
Опасность ОПП возникает, когда под действием триггерных факторов расход гема превышает возможности организма его синтезировать. Низкое содержание гема в тканях и органах приводит к тому, что по механизму обратной связи стабильно "подстегивается" АЛК-синтетаза с образованием предшественников аминолевулиновой кислоты и порфобилиногена,
являющихся наиболее токсичными порфиринами. Многократное возрастание их концентрации в тканях и определяет развитие клинической картины порфирии. По этой причине ОПП относится к группе индуцируемых, или острых, порфирий.
Наиболее часто ОПП встречается в Северной Европе (Скандинавия) и Северной Америке. В нашем регионе эпидемиология её в достаточной степени не изучена.
Ухудшение экологии и связанное с этим увеличение числа мутаций - причина учащения случаев ОПП.
ОПП наследуется по аутосомно-доминантному типу и проявляется только у 10-30% носителей аномального гена, у остальных за всю жизнь не возникает никаких проявлений. Первый приступ обычно возникает на третьем десятилетии жизни, но описаны случаи манифестации ОПП у детей и лиц пожилого возраста.
Развитие клинических симптомов при ОПП объясняют непосредственным токсическим действием порфиринов на нервные клетки с развитием аксональной дегенерации и демиелинизации. В любом случае, несмотря на вовлечение
всех органов и тканей в патологический процесс, поражение центральной и периферической нервной системы при ОПП играет ведущее значение в формировании картины заболевания и его исходов.
Клиника приступа ОПП в типичных случаях имеет определенную стадийность, причем процесс может остановиться на любой из этих стадий. Начинается приступ, как правило, с абдоминальных симптомов, вслед за ними возникают психические расстройства, а затем развивается полинейропатия.
В 90% случаев первым симптомом являются боли в животе. Характер и иррадиация боли таковы, что они могут симулировать прободную язву желудка, внематочную беременность, острый аппендицит, почечную или печеночную колики.
Таких больных нередко оперируют, однако ни к обнаружению источника боли, ни к улучшению состояния больного оперативное вмешательство не приводит. Напротив, операция, а точнее, сопутствующая ей анестезия ухудшает картину заболевания, поскольку применяемые для общего обезболивания барбитураты - одни из самых сильных порфириногенных препаратов.
С широким применением барбитуратов при анестезии был связан резкий скачок летальности от порфирии, спровоцированной обезболиванием, в странах Северной Америки и всестороннее её изучение в 50-70 гг. ХХ века.
Генез болевого синдрома продолжает обсуждаться. Его связывают с непосредственным воздействием аминолевулиновой кислоты и порфобилиногена на гладкую мускулатуру кишечника, а также поражением вегетативных структур абдоминальной области.
Кроме боли в животе встречаются и другие симптомы поражения пищеварительного тракта
(в порядке убывания частоты встречаемости - запоры, тошнота, рвота, диарея). У больных обычно не наблюдается симптомов раздражения брюшины и напряжения мышц брюшной стенки, однако рентгенологическое обследование может
выявлять признаки кишечной непроходимости, обусловленные возникающим парезом кишечника. В таких ситуациях возникает лишний повод в "пользу" необходимости оперативного вмешательства.
Наряду с абдоминальными проявлениями могут возникать психические нарушения. Формы психопатологических феноменов могут быть самыми разнообразными. В легких случаях это возбуждение, депрессивные
состояния, нарушения сна, в более тяжелых - бред, галлюцинации, судорожный синдром, угнетения сознания вплоть до комы. Редко психиатрическая симптоматика может быть единственным проявлением ОПП.
Наиболее тяжело у больных с ОПП протекает полинейропатия, имеющая характерную специфику:
- преобладание поражения рук над поражениями ног
- поражение преимущественно проксимальных отделов конечностей
- сохранность ахилловых рефлексов
- нисходящий характер нейропатии
- выраженные вегетативные нарушения
Как правило, нейропатия развивается подостро (от 1 недели до нескольких месяцев), поражение мышц обычно симметрично, и через какое-то время у больных формируется вялый тетрапарез. Быстрое прогрессирование полинейропатии может привести к смерти больных в результате паралича дыхательной мускулатуры. К
серьезным осложнениям можно отнести также развитие бульбарного синдрома, который всегда сопровождается высокой вероятностью возникновения аспирации. В целом при развитии тяжелой нейропатии летальность достигает 30%. У выживших больных обратное развитие начинается спустя 2-3 недели от момента максимальной выраженности симптомов.
Данные о прогнозе при порфирийной полинейропатии противоречивы:
одни авторы говорят о практически полном, хотя и длительном, восстановлении, другие - о сохранении после приступа того или иного неврологического дефекта.
Симптомы поражения вегетативной системы при ОПП выражены очень отчетливо. Клиническая картина соответствует значительному преобладанию симпатического тонуса. Прежде всего это
"фиксированная" синусовая тахикардия, достигающая иногда 160 ударов в минуту, и артериальная гипертензия. Некоторые авторы считают тахикардию своеобразным маркером активности заболевания. С гиперкатехоламинемией связывают и случаи внезапной
смерти у больных ОПП. Стойкие и длительные парезы кишечника, а также менее характерные дизурические расстройства также связывают с поражением вегетативной нервной системы.
Диагностика порфирии представляет собой определенные трудности.
Приступ ОПП можно предположить у больного, поступившего в стационар с острой абдоминальной болью, психическими нарушениями и периферической полинейропатией. Однако такое одновременное сочетание перечисленных симптомов встречается далеко не всегда.
К относительно патогномоничным и ярким признакам ОПП можно
отнести характерные изменения цвета мочи. Порфобилиноген с течением времени превращается в уропорфирин, который придает моче различные цвета и оттенки: от светло-розового до насыщенного красно-коричневого. Цвет мочи при ОПП сравнивают с
цветом кока-колы, портвейна, кофе или бургундского вина. Данный признак является очень характерным для ОПП, хотя довольно часто свежесобранная моча не имеет специфической окраски, несмотря на большое содержание в ней порфиринов, и только при стоянии на свету она приобретает типичный цвет. Потемнение мочи за относительно короткий промежуток времени является
дополнительным признаком, позволяющим предположить ОПП. Самая распространенная диагностическая ошибка при ОПП, когда пигментурия трактуется как макрогематурия, также связана с этим признаком. При этом игнорируется тот факт, что в
общем анализе мочи гематурия отсутствует.
Огромное значение в постановке диагноза ОПП имеет лабораторная диагностика. В настоящее время её рекомендуют проводить в 2 этапа. Сначала используют качественные тесты для определения в
моче уровня порфобилиногена или 5-аминолевулиновой кислоты (возможно также определение содержания порфиринов в кале). Пробы являются ориентировочными, давая как ложноположительные, так и ложноотрицательные результаты, но позволяют
выявить нарушение порфиринового обмена в максимально ранние сроки. Гематологический научный центр РАМН в Москве рекомендует для экспресс-диагностики использовать качественное определение порфобилиногена в моче с помощью реактива Эрлиха. Достоинством методики является ее простота и отсутствие необходимости использования специальной аппаратуры.
Следующий этап - количественное определение продуктов порфиринового обмена для динамического контроля за течением заболевания и качеством проводимого лечения. Для подтверждения диагноза ОПП можно также определять активность фермента ПБГ-дезаминазы в эритроцитах. Даже вне обострения заболевания показатель является информативным.
Лечение больных с приступом ОПП складывается из нескольких направлений. В первую очередь, это отмена всех препаратов, обладающих порфириногенными свойствами, а также устранение действия других провоцирующих факторов. Сле-дующим этапом является подавление активности АЛК-синтетазы, что достигается
несколькими способами. Наиболее простой и доступный - назначение пациентам углеводов в больших дозах. Считается, что высокие дозы углеводов вызывают катаболическую депрессию АЛК-синтетазы. Применяют глюкозу в дозе 400-600 г/сутки со
скоростью приблизительно 20 г/час энтерально или внутривенно. Для предотвращения введения большого количества жидкости используют концентрированные растворы. Это мероприятие должно применяться во всех случаях лечения приступа ОПП, поскольку
недостаточное поступление в организм углеводов вызывает увеличение активности АЛК-синтетазы. Снижения активности АЛК-синтетазы можно достичь, используя препараты гема (гематин, гем-альбумин, аргинат гематина). Депрессия фермента
осуществляется по механизму отрицательной обратной связи. Наиболее часто применяют аргинат гематина. Его вводят путем в/в инфузии в дозе 3 мг (гемина)/кг 1 раз/сутки; продолжительность инфузии - около 15 мин. Курс лечения - 4 дня, при необходимости
- до 7 дней. Ранняя терапия препаратами гема позволяет быстро достичь нормализации клинических и лабораторных показателей при ОПП, однако при уже развившейся нейропатии эффект их непостоянен.
Для лечения приступа ОПП и нейропатии предложено использование рибоксина, витамина В6, фолиевой кислоты, цитохрома С и др., эффективность которых с позиций доказательной медицины не может быть признана.
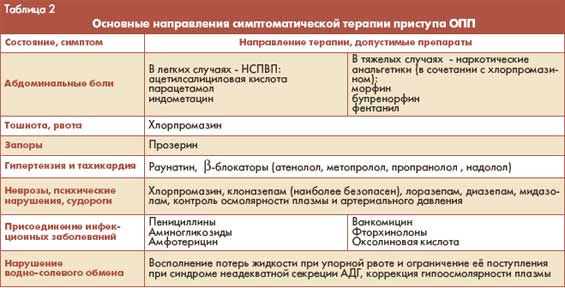
Основные направления симптоматической терапии приступа
ОПП приведены в таблице 2. Наибольшую трудность представляет лечение судорожного синдрома. При ОПП имеет место синдром неадекватной секреции антидиуретического гормона, что приводит к развитию задержки жидкости в организме и
гипоосмолярности плазмы с прогрессированием отека головного мозга и возникновением судорог. Другой причиной возникновения судорожного синдрома является развитие гипертонической энцефалопатии, при том, что ни один из антиконвульсантов не лишен порфириногенных свойств! Наименее опасными противосудорожными препаратами при ОПП являются
бензодиазепины, и именно их рекомендуют применять для купирования судорог при лечении эпилептического статуса и для длительной антиконвульсантной терапии.
Большое значение придается профилактике повторных
приступов (полноценная диета, отказ от приема алкоголя, эстрогенных контрацептивов, в ряде случаев - прерывание беременности, искусственное прекращение менструального цикла). Каждый больной должен быть подробно информирован о своем заболевании и о препаратах, применение которых может вызывать у него приступ. Необходимо также, чтобы такие пациенты
были предупреждены о необходимости напоминания каждому новому для них медработнику о своей патологии. Обязательным условием является выявление порфирии у близких родственников больного. Во время беременности высока вероятность обострения,
однако последняя прерывается только при тяжелых приступах. Во всех остальных случаях необходимый терапевтический эффект достигается назначением высоких доз глюкозы, в том числе во время и после родов.
Прогноз при ОПП всегда серьезный. При прогрессировании полинейропатии больные нуждаются в проведении искусственной вентиляции легких и интенсивной терапии.
При благоприятном исходе заболевания клиника постепенно редуцируется и наступает ремиссия. Именно поэтому ОПП получила название "перемежающейся". Еще раз необходимо подчеркнуть важность ранней диагностики приступа ОПП, поскольку безобидная лекарственная терапия для таких больных фактически превращается в ятрогенную агрессию.
Порфирию всегда необходимо исключать у пациентов, поступающих с клиникой неясной абдоминальной боли, нейропатии, психическими расстройствами или судорожными припадками. При этом следует обращать внимание на цвет мочи: наличие его характерных изменений поможет в правильной постановке диагноза.
Литература
1. Идельсон Л. И. Патогенез, клиника и лечение порфирии. Терапевтический архив, № 6 (1987).
2. Мозолевский. Ю. В., Пивник. А. В.
Острая перемежающаяся порфирия. Невро-логический журнал, №4 (1998).
3. Мур М.Р. Диагностика и лечение острых порфирий. Гематология и трансфузиология, т.39, №6 (1994).
4. Пивник А.В., Смирнов И.В., Левина А.А., Цибульская М.М., Марьина С.А. Диаг-ностика порфирий. Клиническая лабораторная диагностика, №6 (1998).
5. Штульман Д.Р., Левин О.С., Преображен-ская И.С. Неврологические проявления порфирии. Неврологический журнал, №2 (1997).
Medicus Amicus 2005, #2
|
|















 Пожилой возраст является фактором риска при раке молочной железы (РМЖ). Большая часть смертей от РМЖ происходит именно у пожилых. Не всегда у них удается провести лечение сог..
Пожилой возраст является фактором риска при раке молочной железы (РМЖ). Большая часть смертей от РМЖ происходит именно у пожилых. Не всегда у них удается провести лечение сог.. включала всех живорожденных детей, а также случаи мертворождения и прерывания беременности вследствие врожденных пороков в 7 канадских провинциях за период 1993 по 2002 гг. Основн..
включала всех живорожденных детей, а также случаи мертворождения и прерывания беременности вследствие врожденных пороков в 7 канадских провинциях за период 1993 по 2002 гг. Основн.. Роль антитромботической терапии при хронической сердечной недостаточности (ХСН) у пациентов с синусовым ритмом обсуждается много лет. В частности, оживленные дискуссии вызывает воп..
Роль антитромботической терапии при хронической сердечной недостаточности (ХСН) у пациентов с синусовым ритмом обсуждается много лет. В частности, оживленные дискуссии вызывает воп.. Жаропонижающие лекарственные средства - препараты, наиболее часто используемые для лечения детей как педиатрами, так и родителями. Этому способствуют бытующие представления об опас..
Жаропонижающие лекарственные средства - препараты, наиболее часто используемые для лечения детей как педиатрами, так и родителями. Этому способствуют бытующие представления об опас.. Неонатальный сепсис (НС) остается ведущей причиной смерти у недоношенных новорождённых. Стратегии для уменьшения частоты НС по-прежнему не достаточно эффективны, и связанная с НС с..
Неонатальный сепсис (НС) остается ведущей причиной смерти у недоношенных новорождённых. Стратегии для уменьшения частоты НС по-прежнему не достаточно эффективны, и связанная с НС с..

 Новости
Новости 