Сердечно-легочная и церебральная реанимация
(следуем новым рекомендациям Европейского Совета по реанимации ERC’2005)
Усенко Л.В., член-корр. НАН и АМН Украины,
д.м.н., профессор, зав. кафедрой
Царев А.В., член Европейского Совета по реанимации, аспирант
Кафедра анестезиологии и интенсивной терапии, Днепропетровская государственная медицинская академия
Реаниматология является позитивной силой
в эволюции человечества, поскольку основывается на
представлении о ценности каждой человеческой жизни
как уникального явления во Вселенной.
Питер Сафар
Около 1/4 всех смертельных исходов у людей не связано с инкурабельными заболеваниями либо старческими (деструктивными) изменениями в мозге. В Европе ежегодной регистрируется около 700 000 случаев внезапной смерти. Еще в
конце 1950-х годов при проведении патологоанатомических исследований было отмечено отсутствие морфологических обоснований летальных исходов у значительной части умерших. По образному выражению C.S. Beck: "Сердца этих больных были слишком хорошие, чтобы умереть, и необходимо было дать им возможность для возобновления их работы". Этот принцип, в последующем перефразированный П. Сафаром в "сердце и мозг слишком хорошие, чтобы умирать", лег в
основу современной концепции сердечно-легочной и церебральной реанимации (СЛЦР).
Философия реанимации обращена на личности людей, чья жизнь была внезапно прервана какими-либо причинами, когда имеет место необоснованная смерть вполне жизнеспособного и здорового организма, в отсутствие летального неизлечимого заболевания или тяжелой сенильной деменции. При этом определяющим критерием успешности СЛЦР является восстановление полноценной функции
мозга. В случае развития стойкого вегетативного состояния, которое необходимо рассматривать как дефект СЛЦР, таким людям необходимо позволить достойно умереть, поскольку бессмысленное удлинение процесса умирания является неэтичным. Можно сказать, что квинтэссенция СЛЦР заключена в высказывании легендарного Питера Сафара: "Смерть - не враг, но иногда нуждается в помощи с выбором времени".
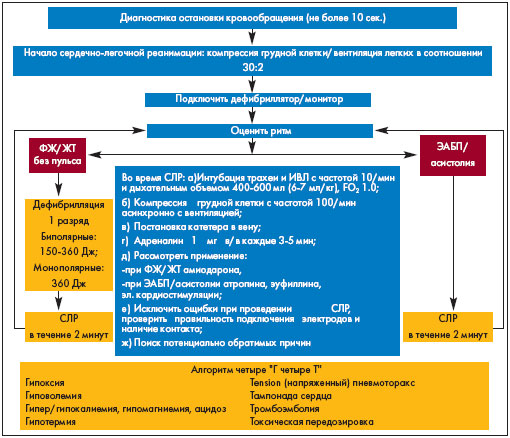
В конце 2005 г. были опубликованы новые рекомендации Европейского Совета по реанимации (ERC), в которые был внесен ряд существенных изменений, касающихся алгоритма сердечно-легочной реанимации (СЛР), представленных в данной статье.
Одним из основных факторов, влияющих на уровень выживаемости, является длительность интервала времени с момента остановки кровообращения до начала СЛР. Поэтому после установления признаков клинической смерти (отсутствие
пульсации на сонных артериях, апноэ, расширение зрачков, не реагирующих на свет) необходимо сразу приступать к проведению СЛР согласно алгоритму, предложенному П. Сафаром. Весь комплекс СЛЦР Сафар разделил на 3 стадии, каждая из которых имеет свою цель и последовательные этапы:
I cтадия. Элементарное поддержание жизни. Цель - экстренная оксигенация. Этапы:
А. Bосстановление проходимости дыхательных путей.
B. Искусственное поддержание дыхания.
C. Искусственное поддержание кровообращения.
II cтадия. Дальнейшее поддержание жизни. Цель - восстановление спонтанного кровообращения. Этапы:
D. Медикаментозная терапия.
E. Электрокардиография или электрокардиоскопия.
F. Дефибрилляция.
III cтадия. Длительное поддержание жизни. Цель - церебральная реанимация и постреанимационная интенсивная терапия полиорганной дисфункции. Этапы:
G. Оценка состояния (установление причины остановки кровообращения и ее устранение) и возможности полноценного спасения больного с учетом степени повреждения ЦНС.
H. Восстановление нормального мышления.
I. Интенсивная терапия, направленная на коррекцию нарушенных функций других органов и систем.
I. Стадия элементарного
поддержания жизни.
А. Восстановление проходимости дыхательных путей.
"Золотым стандартом" обеспечения проходимости дыхательных путей остается тройной прием по П. Сафару (запрокидывание головы, открытие рта, выдвижение нижней челюсти) и интубация трахеи. В качестве альтернативы эндотрахеальной интубации рекомендуется использование ларингеальной маски или двухпросветного воздуховода Combitube как технически более простых, в сравнении с интубацией, но одновременно надежных методов протекции дыхательных путей.
В. Искусственное поддержание дыхания.
При проведении искусственной вентиляции легких (ИВЛ) методом "изо рта в рот" каждый искусственный вдох должен проводиться в течение 2 секунд (не форсированно) при одновременном наблюдении за экскурсией грудной клетки для достижения оптимального дыхательного объема и предотвращения попадания воздуха в желудок. При этом реаниматор должен производить глубокий вдох перед каждым искусственным вдохом для оптимизации концентрации О2 во выдыхаемом воздухе, поскольку последний содержит только 16 - 17 %
О2 и 3,5 - 4 % СО2. Дыхательный объем должен составлять 500-600 мл (6-7 мл/кг), частота дыхания - 10/мин для недопущения развития гипервентиляции, которая вызывает повышение внутриторакального давления, что обуславливает снижение венозного возврата к сердцу и уменьшает сердечный выброс, ассоциируясь с плохим уровнем выживаемости больных.
С. Искусственное поддержание кровообращения.
Фундаментальной проблемой искусственного поддержания кровообращения является очень низкий уровень (менее 30% от нормы) сердечного выброса (СВ), создаваемого при компрессии грудной клетки. Правильно проводимая компрессия обеспечивает поддержание систолического АД на уровне 60-80 mm Hg, в то время как АД диастолическое редко превышает 40 mmHg и,
как следствие, обуславливает низкий уровень мозгового (30-60% от нормы) и коронарного (5-20% от нормы) кровотока. Поэтому существенные изменения произошли в отношении компрессии грудной клетки. Так, при ее проведении коронарное перфузионное давление повышается только постепенно, поэтому с каждой
очередной паузой, необходимой для проведения дыхания "изо рта в рот", оно быстро снижается. Однако проведение нескольких дополнительных компрессий приводит к восстановлению исходного уровня мозговой и коронарной перфузии. Было показано, что соотношение числа компрессий к частоте дыхания 30:2
является более эффективным, чем 15:2, обеспечивая наиболее оптимальное соотношение между кровотоком и доставкой кислорода, в связи с чем в рекомендациях ERC' 2005 были внесены следующие изменения:
- соотношение числа компрессий к частоте дыхания без протекции дыхательных путей как для одного, так и для двух реаниматоров должно составлять 30:2 и осуществляться синхронизированно;
- с протекцией дыхательных путей (интубация трахеи, использование ларингомаски или комбитьюба) компрессия грудной клетки должна проводиться с частотой 100 /мин, вентиляция с частотой 10 /мин, асинхронно (т.к. компрессия грудной клетки с одновременным раздуванием легких увеличивают коронарное перфузионное давление).
II. Стадия дальнейшего поддержания жизни
D. Фармакологическое обеспечение реанимации.
Путь введения лекарственных препаратов. Рекомендуются два основных доступа для введения препаратов:
- Внутривенный, в центральные или периферические вены. Оптимальным путем введения являются центральные вены – подключичная и внутренняя яремная, поскольку обеспечивается доставка вводимого препарата в центральную циркуляцию. Для достижения этого же эффекта при введении в периферические вены препараты должны быть разведены в 10-20 мл физиологического раствора или воды для инъекций.
- Эндотрахеальный: доза препаратов удваивается и вводится в разведении 10 мл воды для инъекций. При этом более эффективная доставка препарата может быть осуществлена при помощи катетера, проведенного за конец эндотрахеальной трубки. В момент введения препарата необходимо прекратить компрессию грудной клетки, а для улучшения всасывания несколько раз быстро провести нагнетание воздуха в эндотрахеальную трубку.
Адреналин – 1 мг каждые 3-5 минут в/в или 2-3 мг на 10 мл физиологического раствора эндотратрахеально.
Атропин – 3 мг в/в однократно (этого достаточно для устранения вагусного влияния на сердце) при асистолии и электрической активности без пульса, ассоциированной с брадикардией (ЧСС <60 уд/мин).
Амиодарон (кордарон) – антиаритмический препарат первой линии при фибрилляции желудочков/желудочковой тахикардии без пульса (ФЖ/ЖТ), рефрактерной к электроимпульсной терапии после 3-го неэффективного разряда в начальной дозе 300 мг (разведенные в 20 мл физиологического раствора или 5% глюкозы), при необходимости повторно вводить по 150 мг. В последующем продолжить в/в капельное введение в дозе 900 мг более 24 часов.
Лидокаин – начальная доза 100 мг (1-1,5 мг/кг), при необходимости, дополнительно болюсно по 50 мг (при этом общая доза не должна превышать 3 мг/кг в течении 1 часа) - в качестве альтернативы при отсутствии амиодарона. При этом он не должен использоваться в качестве дополнения к амиодарону.
Бикарбонат натрия – рутинное применение в процессе СЛР или после восстановления самостоятельного кровообращения не рекомендуется (хотя большинство экспертов рекомендуют вводить при рН<7,1). Бикарбонат натрия рекомендуется вводить в дозе 50 ммоль (50 мл – 8,4 % раствора) в случае остановки кровообращения, ассоциированной с гиперкалиемией или передозировкой трициклических антидепрессантов.
Эуфиллин 2,4% - 250-500 мг (5 мг/кг) в/в при асистолии и брадикардии, резистентной к введению атропина.
Магния сульфат – при подозрении на гипомагниемию (8 ммоль = 4 мл 50% раствора).
Хлорид кальция – в дозе 10 мл 10% раствора при гиперкалиемии, гипокальциемии, передозировке блокаторов кальциевых каналов.
Е. Электрокардиографическая диагностика механизма остановки кровообращения
В реаниматологической практике для оценки ЭКГ используют II стандартное отведение, позволяющее дифференцировать мелковолновую фибрилляцию желудочков и асистолию.
Выделяют 3 основных механизма остановки кровообращения: электрическую активность без пульса (ЭАБП), включающую в себя электромеханическую диссоциацию и тяжелую брадиаритмию (клинически брадиаритмия проявляется при ЧСС <45 уд/мин у больного человека и при ЧСС <30 у здорового), фибрилляции желудочков/желудочковую тахикардию без пульса (ФЖ/ЖТ без пульса) и асистолию.
F. Дефибрилляция
При ФЖ/ЖТ без пульса рекомендуется как можно раннее проведение дефибрилляции, т.к. с ее задержкой вероятность успешной дефибрилляции уменьшается на 10 % каждую минуту. Уровень выживаемости пациентов, которым была проведена дефибрилляция в первые 3 минуты с момента остановки кровообращения, составляет 74%. В современном алгоритме дефибрилляции ERC’2005 [18] рекомендуется проведение 1 начального разряда взамен стратегии трех последовательных разрядов более ранних рекомендаций ERC’2000. При не восстановлении самостоятельного кровообращения проводят базовый комплекс СЛР в течение 2 минут. После чего проводят второй разряд, и в случае неэффективности цикл повторяют.
Энергия первого разряда, которая рекомендуется в настоящее время ERC’2005, должна составлять для монополярных дефибрилляторов 360 Дж, как и все последующие разряды, что способствует большей вероятности деполяризации критической массы миокарда. Начальный уровень энергии для биполярных дефибрилляторов должен составлять 150-200 Дж, с последующей эскалацией энергии до 360 Дж при повторных разрядах. С обязательной оценкой ритма после каждого разряда:
РАЗРЯД => СЛР В ТЕЧЕНИЕ 2 МИН => РАЗРЯД => СЛР В ТЕЧЕНИЕ 2 МИН …
Особенности проведения СЛР и условия ее прекращения.
Возможности терапии при ЭАБП/асистолии достаточно ограничены и заключаются в проведении комплекса СЛР (включая введение адреналина и атропина) в течение 2 минут. Вероятность благоприятного исхода СЛР при ЭАБП/асистолии (как и при рефрактерной ФЖ/ЖТ без пульса) можно повысить только в том случае, если имеются потенциально обратимые причины остановки кровообращения, поддающиеся лечению. Они представлены в виде универсального алгоритма «четыре Г – четыре Т» (Рис. 1).
Принятие решения о прекращении реанимации является достаточно сложным, однако пролонгирование СЛР более 30 минут редко сопровождается восстановлением спонтанного кровообращения. Исключение составляют следующие состояния: гипотермия, утопление в ледяной воде, передозировка лекарственных препаратов и перемежающаяся ФЖ/ЖТ без пульса. В целом СЛР должна продолжаться до тех пор, пока на ЭКГ регистрируется ФЖ/ЖТ без пульса, при которых сохраняется минимальный метаболизм в миокарде, обеспечивающий потенциальную возможность восстановления нормального ритма.
III. Стадия длительного поддержания жизни
Ведение постреанимационного периода.
Постгипоксическая энцефалопатия является наиболее распространенным вариантом течения постреанимационного синдрома, проявляющаяся в той или иной степени у всех пациентов, перенесших остановку кровообращения.
Экстрацеребральный гомеостаз. После восстановления спонтанного кровообращения терапия постреанимационного периода должна строиться на следующих принципах:
- Поддержание нормотензии, выраженная гипотензия, как и гипертензия, должна быть откоррегирована. Непосредственно после восстановления самостоятельного кровообращения развивается церебральная гиперемия, но через 15-30 мин. реперфузии общий мозговой кровоток снижается и развивается гипоперфузия. И поскольку происходит срыв ауторегуляции мозгового кровотока, его уровень зависит от уровня среднего артериального давления (САД). Поэтому очень важно удерживать САД на нормальном уровне.
- Поддержание нормального уровня РаО2 и РаСО2.
- Поддержание нормотермии тела. Риск плохого неврологического исхода повышается на каждый градус >370С.
- Поддержание нормогликемии (4,4-6,1 ммоль/л) – персистирующая гипергликемия ассоциирована с плохим неврологическим исходом. Пороговый уровень, при достижении которого необходимо начинать коррекцию инсулином, составляет 6,1-8,0 ммоль/л.
Интрацеребральный гомеостаз.
а) Фармакологические методы. На данный момент отсутствуют, с точки зрения доказательной медицины, эффективные и безопасные методы фармакологического воздействия на головной мозг в постреанимационном периоде.
Проведенные на нашей кафедре исследования позволили установить целесообразность применения перфторана в постреанимационном периоде. Перфторан уменьшает отек головного мозга, выраженность постреанимационной энцефалопатии и повышает активность коры мозга и подкорковых структур, способствуя быстрому выходу из коматозного состояния. Перфторан рекомендуется вводить, в первые 6 часов постреанимационного периода, в дозе 5-7 мл/кг.
б) Физические методы.
В проведенном европейском рандомизированном клиническом испытании мягкой гипотермии (32-340С) у пациентов, перенесших остановку кровообращения с использованием охлаждения организма холодным воздухом (через 41-75 мин. с момента остановки) до температуры 33?10С в течении 24 часов, были получены хорошие неврологические исходы у 55%, в сравнении с 39% у пациентов с нормотермией. Поэтому пациентам без сознания, перенесшим остановку кровообращения во внебольничных условиях по механизму фибрилляции желудочков, необходимо обеспечить проведение гипотермии тела до 32-340С в течение 12-24 часов. Также указывается, что этот же режим гипотермии может быть эффективен у пациентов с другими механизмами остановки и в случае внутрибольничных остановок кровообращения.
В заключение необходимо отметить, что СЛЦР является активно развивающимся направлением медицины критических состояний, и последующий прогресс в этой области будет связан не только с фундаментальными исследованиями критических состояний, процессов умирания и восстановления организма, минимизацией времени оказания медицинской помощи пострадавшим, оптимизацией методов предотвращения постреанимационной энцефалопатии, но и с активным внедрением в общественное мнение исключительной важности овладения методами элементарной СЛР как нравственного и морального долга каждого человека.
Medicus Amicus
|















 Пожилой возраст является фактором риска при раке молочной железы (РМЖ). Большая часть смертей от РМЖ происходит именно у пожилых. Не всегда у них удается провести лечение сог..
Пожилой возраст является фактором риска при раке молочной железы (РМЖ). Большая часть смертей от РМЖ происходит именно у пожилых. Не всегда у них удается провести лечение сог.. включала всех живорожденных детей, а также случаи мертворождения и прерывания беременности вследствие врожденных пороков в 7 канадских провинциях за период 1993 по 2002 гг. Основн..
включала всех живорожденных детей, а также случаи мертворождения и прерывания беременности вследствие врожденных пороков в 7 канадских провинциях за период 1993 по 2002 гг. Основн.. Роль антитромботической терапии при хронической сердечной недостаточности (ХСН) у пациентов с синусовым ритмом обсуждается много лет. В частности, оживленные дискуссии вызывает воп..
Роль антитромботической терапии при хронической сердечной недостаточности (ХСН) у пациентов с синусовым ритмом обсуждается много лет. В частности, оживленные дискуссии вызывает воп.. Жаропонижающие лекарственные средства - препараты, наиболее часто используемые для лечения детей как педиатрами, так и родителями. Этому способствуют бытующие представления об опас..
Жаропонижающие лекарственные средства - препараты, наиболее часто используемые для лечения детей как педиатрами, так и родителями. Этому способствуют бытующие представления об опас.. Неонатальный сепсис (НС) остается ведущей причиной смерти у недоношенных новорождённых. Стратегии для уменьшения частоты НС по-прежнему не достаточно эффективны, и связанная с НС с..
Неонатальный сепсис (НС) остается ведущей причиной смерти у недоношенных новорождённых. Стратегии для уменьшения частоты НС по-прежнему не достаточно эффективны, и связанная с НС с..

 Новости
Новости 