Не пропустите токсокароз
В инфекционное отделение обратилась больная Я., 49 лет.
Из анамнеза: росла и развивалась по возрасту, эпизодически болела ОРВИ. С 1998 года имеет собаку. Примерно с 2000 года ранее не имевшая особых проблем со здоровьем женщина почувствовала необъяснимую усталость,
сонливость, раздражительность. Появилась ломкость ногтей, усиленное выпадение волос, кровоточивость десен; упорный, не поддававшийся лечению кандидозный вульвовагинит. Начала беспокоить одышка, чувство жара, сменяющееся ознобом. Тогда же больная обратила внимание на образование в виде желтоватого цвета узелка на слизистой нижней губы диаметром до 0,5 мм. Обращалась за медицинской помощью, выставлялся диагноз климакса. Состояние
женщины продолжало ухудшаться: нарастали симптомы интоксикации, появились боли в суставах, в области сердца, тошнота, распирающие боли в правом подреберье. Был выставлен диагноз: Хронический холецистопанкреатит. Миокардиодистрофия. Узловой зоб 1-2-й степени. Уровень гормонов щитовидной железы оставался в норме. Ревмопробы – норма. На УЗИ органов брюшной полости в тот период найдены умеренные структурные изменения печени, выраженный застой желчи в
желчном пузыре, грубая перетяжка с изгибом в нижней трети желчного пузыря, неоднородность структуры поджелудочной железы. В анализе крови на печеночные пробы – стойкое повышение общего билирубина в пределах 30-40 мкмоль/л, что соответствовало диагнозу: «хронический холецистит». Неоднократно
проводившиеся в одном из НИИ гастроэнтерологии курсы лечения по поводу хронического холецистопанкреатита эффекта не давали. В 2002 году оперирована по поводу кистозного изменения в яичнике – удалена матка с придатками. Со слов оперирующего гинеколога, в пораженном яичнике обнаружен непонятный
конгломерат, гистологическое исследование которого подтвердило его доброкачественность. В дальнейшем пациентку беспокоили достаточно интенсивные боли внизу живота. В 2005 году в течение 5 дней отмечалось повышение температуры до 40?С без каких-либо других симптомов и изменений в общих
анализах крови и мочи. К слову, на протяжении многих лет у пациентки отмечался повышенный уровень гемоглобина до 150-165 г/л, эозинофилы в периферической крови ни разу не выявлялись. В феврале 2006 года у нее появились множественные высыпания по типу гемангиом в области живота и бедер.
Осматривалась гематологом, аллергологом, ревматологом, дерматологом, онкологом. Высыпания объяснялись нарушением дезинтоксикационных свойств печени. Аллергологические тесты на шерсть собаки – отрицательные. В тот же период времени появилась боль в глазных яблоках, больше в правом, чувство наличия «пленки в глазах», резко снизилась острота зрения. На фоне очередного курса лечения по поводу хронической патологии ЖКТ возникла аллергическая реакция
на эсполипон в виде крапивницы. Тогда же появились высыпания в виде узелков желтовато-коричневого цвета на голени и в области правой лопатки, причем больная предъявляла жалобы на чувство шевеления в области этих узелков и в области правого глаза. Во время рентгенологического исследования
органов грудной клетки обнаружено уплотнение дуги аорты.
 Качество жизни пациентки прогрессивно ухудшалось: нарастали симптомы интоксикации, появлялись новые поражения различных органов и систем. Усилилась одышка, слабость до такой степени, что женщина боялась упасть
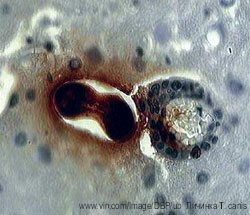
на улице. Эти изменения побудили ее обследоваться на уровень иммуноглобулина Е, который оказался в пределах нормы, что вызвало сомнения в истинности аллергических реакций. При исследовании уровня АСЛО выявлено повышение титра до 600 ед., ревмопробы – норма, после чего пациентка самостоятельно обследовалась на гельминтозы методом иммуноферментного анализа. При этом выявлены повышенные титры к токсокарам. Качество жизни пациентки прогрессивно ухудшалось: нарастали симптомы интоксикации, появлялись новые поражения различных органов и систем. Усилилась одышка, слабость до такой степени, что женщина боялась упасть
на улице. Эти изменения побудили ее обследоваться на уровень иммуноглобулина Е, который оказался в пределах нормы, что вызвало сомнения в истинности аллергических реакций. При исследовании уровня АСЛО выявлено повышение титра до 600 ед., ревмопробы – норма, после чего пациентка самостоятельно обследовалась на гельминтозы методом иммуноферментного анализа. При этом выявлены повышенные титры к токсокарам.
На основании клиники и данных иммуноферментного анализа выставлен диагноз: «Токсокароз». После первого же курса лечения альбендазолом у пациентки значительно улучшилось самочувствие: полностью исчезла одышка, восстановилось зрение, исчезли «узелки» на нижней губе, в области лопатки, а также на голени. Перестали выпадать волосы, исчезла кровоточивость
десен, прекратились боли внизу живота и в суставах, самопроизвольно исчезли проявления кандидозного вульвовагинита. При повторной рентгенографии органов грудной клетки уплотнения дуги аорты не выявлено. При повторном УЗИ органов брюшной полости изгиба желчного пузыря и перетяжки в нем не выявлено, однако сохранялись структурные изменения печени, уплотнение стенок и выраженный застой желчи в желчном пузыре.
После третьего курса лечения отмечался рецидив инфекции в виде немотивированного повышения температуры тела до фебрильных цифр, ухудшения зрения, появления «узелка» на нижнем веке и боли в области правого
подреберья, повышения уровня общего билирубина до 41,7 мкмоль/л. На момент написания статьи пациентка закончила четвертый курс лечения альбендазолом, чувствует себя гораздо лучше, вышеизложенные симптомы регрессировали, биохимические показатели улучшились.
Думаю, что данный случай заставляет всерьез задуматься над актуальностью проблем глистных инвазий и вспомнить «золотое» правило медицины: сталкиваясь со множеством разнородных симптомов у одного
и того же пациента, следует искать одну причину, которая объясняет это многообразие.
Алла Замш, врач-инфекционист, работа по специальности 14 лет.
Medicus Amicus
|













 Качество жизни пациентки прогрессивно ухудшалось: нарастали симптомы интоксикации, появлялись новые поражения различных органов и систем. Усилилась одышка, слабость до такой степени, что женщина боялась упасть
на улице. Эти изменения побудили ее обследоваться на уровень иммуноглобулина Е, который оказался в пределах нормы, что вызвало сомнения в истинности аллергических реакций. При исследовании уровня АСЛО выявлено повышение титра до 600 ед., ревмопробы – норма, после чего пациентка самостоятельно обследовалась на гельминтозы методом иммуноферментного анализа. При этом выявлены повышенные титры к токсокарам.
Качество жизни пациентки прогрессивно ухудшалось: нарастали симптомы интоксикации, появлялись новые поражения различных органов и систем. Усилилась одышка, слабость до такой степени, что женщина боялась упасть
на улице. Эти изменения побудили ее обследоваться на уровень иммуноглобулина Е, который оказался в пределах нормы, что вызвало сомнения в истинности аллергических реакций. При исследовании уровня АСЛО выявлено повышение титра до 600 ед., ревмопробы – норма, после чего пациентка самостоятельно обследовалась на гельминтозы методом иммуноферментного анализа. При этом выявлены повышенные титры к токсокарам.

 Новости
Новости 